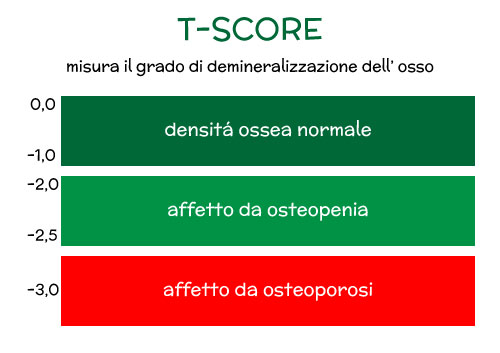
Secondo l’Organizzazione Mondiale della Sanità (OMS), l’osteoporosi è definita come una malattia scheletrica sistemica caratterizzata da massa ossea ridotta e deterioramento microarchitettonico del tessuto osseo, che causa una maggiore fragilità ossea e un conseguente aumento del rischio di frattura. In questa condizione l’osso diminuisce di consistenza in quanto si verifica una riduzione di massa ossea, diventando quindi poroso e fragile, con conseguente alterazione della architettura microscopica del tessuto osseo.
L’osteoporosi può essere paragonata a un ladro che furtivamente ruba tessuto osseo: all’inizio si verificano microscopiche fratture delle trabecole dell’osso spugnoso, in genere asintomatiche; in uno stadio più avanzato, con il passare del tempo, a carico dello stesso tipo di tessuto osseo c’è il rischio di riportare fratture macroscopiche e sintomatiche in sedi quali il femore, l’anca, il polso e le vertebre.
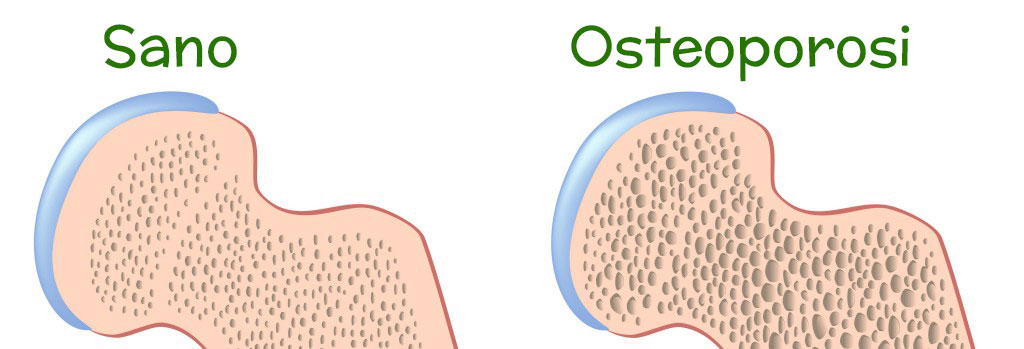
![Confronto tra tessuto osseo trabecolare in un individuo sano e in un individuo affetto da osteoporosi, rispettivamente [ Morosetti, F. Osteoporosi: L'osso fragile Sconfini.eu.]](https://www.progettoalimentazione.it/wp-content/uploads/2014/02/foto1.jpg)
Confronto tra tessuto osseo trabecolare in un individuo sano e in un individuo affetto da osteoporosi, rispettivamente
[ Morosetti, F. Osteoporosi: L’osso fragile Sconfini.eu.]
Da un punto di vista eziopatogenetico, l’osteoporosi può essere classificata in primitiva, cioè non determinata da altre patologie e secondaria, nel caso in cui altre malattie o farmaci siano chiamati in causa nel determinare l’aumento della fragilità ossea. Nel primo caso l’età e il sesso appaiono le cause più frequenti (osteoporosi senile ed osteoporosi post-menopausale); nel secondo, invece, alcuni farmaci (come cortisonici, ormoni tiroidei, eparina) o malattie sistemiche (per esempio malattie reumatiche infiammatorie, neoplasie, malattie della tiroide, diabete) possono essere chiamati direttamente in causa per la diminuzione della massa ossea e per l’alterazione della sua struttura architetturale.
I fattori che possono determinare lo sviluppo dell’osteoporosi sono molteplici ed esplicano la loro influenza con importanza di volta in volta differente.
Analizzando la definizione che è stata data dell’osteoporosi, emergono quelli che sono i due fattori fondamentali che determinano la riduzione della resistenza dell’osso osteoporotico: la riduzione della quantità di osso mineralizzato e la modificazione della struttura architetturale dei due tipi di osso presenti nel nostro organismo, il tessuto osseo spugnoso e il tessuto osseo compatto.
Molte patologie possono causare condizioni di perdita di massa ossea e/o di alterazione della struttura ossea. Tuttavia, anche in assenza di patologie che possono determinare osteoporosi, vi sono altri fattori di rischio, alcuni modificabili ed altri non modificabili che, già da soli, sono capaci di influenzare negativamente la quantità e la qualità della massa ossea. Infatti, il sesso, la razza, i caratteri costituzionali di un individuo, le variazioni di complessi sistemi endocrini in relazione a fenomeni fisiologici, come la menopausa e l’invecchiamento, interagendo con cause ambientali, quali abitudini dietetiche, attività fisica, fumo, alcool, sono correlati allo sviluppo di questa patologia.
Il sesso femminile è più colpito dall’osteoporosi, con rapporto di 6:1 nei confronti del sesso maschile; il motivo di questa maggiore incidenza nel sesso femminile è legato principalmente al fatto che, al momento della menopausa, si osserva un calo nel livello di estrogeni, i quali sono ormoni che nella donna concorrono a regolare il metabolismo dell’osso attraverso il controllo dell’attività delle cellule del tessuto osseo deputate al riassorbimento (osteoclasti) e alla mineralizzazione (osteoblasti).
Nella donna la massa ossea, normalmente, aumenta dalla nascita fino all’età di 18-20 anni, rimane relativamente stabile fino alla menopausa, riducendosi rapidamente nei 5-10 anni successivi. Poi la riduzione avviene ad un ritmo più lento attraverso i rimanenti anni della vita. L’uomo differisce da quello che succede nella donna, in quanto, esso raggiunge un picco di massa ossea superiore a quello raggiunto dalla donna e, normalmente, non ha un periodo di rapida perdita.
Attività Motoria ed Alimentazione nella prevenzione dell’osteoporosi.
Per ottenere un miglioramento della mineralizzazione e della struttura ossea bisogna creare una stimolazione meccanica dinamica. Il miglior stimolo possibile, secondo la letteratura più recente, è la forza muscolare trasmessa dai tendini al tessuto osseo durante la contrazione. Per mantenere l’osso “in salute” sarebbe opportuno allenare specificatamente le regioni scheletriche interessate. La deposizione di matrice ossea è maggiore in relazione al punto di inserzione del muscolo che sta lavorando. Inoltre si è visto che il maggior sviluppo di massa ossea si nota in soggetti che cominciano l’attività fisica in età pre-adolescenziale, prevenendo il rischio di fratture ossee in età senile.
La sedentarietà è infatti considerata uno dei fattori principali di rischio per l’osteoporosi. L’Agenzia Spaziale Italiana (ASI) ha condotto studi in assenza di gravità dimostrando in questo modo che il grado di perdita di massa ossea prodotto dall’immobilità è pari all’1% per ogni settimana. Sarebbe infatti l’assenza di forza di gravità e l’immobilizzazione prolungata a determinare la mancanza degli stimoli meccanici necessari per il fisiologico equilibrio omeostatico dello scheletro. Se, quindi, viene ridotta o modificata in senso deficitario la forza gravitazionale, come avviene nei viaggi spaziali o in chi è costretto a letto per lungo tempo, si alterano i meccanismi di equilibrio tra fisiologico riassorbimento osseo e neoformazione ossea, con conseguente perdita di osso, che si accompagna a ipotrofia muscolare da mancata sollecitazione. Studi effettuati sugli astronauti, hanno infatti dimostrato, al loro ritorno sulla terra, una diminuzione della Bone Mineral Density.(BMD).
Altro fattore fondamentale di prevenzione è l’assunzione di sane abitudini alimentari in quanto la risposta adattativa dell’osso richiede una adeguata disponibilità di macronutrienti. Una disponibilità inadeguata ed una eccessiva acidosi metabolica comporterebbe effetti negativi sugli ormoni con azione anabolica sull’osso. Affinché l’osso possa avere una risposta adattativa positiva all’esercizio, necessita di un’abbondante disponibilità di micronutrienti come magnesio, calcio e colecalciferolo (Vit D) e tutte le vitamine coinvolte nella salute dell’osso.
La carenza estrogenica è certamente importante nel determinare la rapida perdita ossea post-menopausale, tuttavia non è ancora chiaro se tale azione sia, almeno in parte, mediata dalla vitamina D. E’ ormai ampiamente accertato che l’assorbimento intestinale di calcio diminuisce con l’età, specie nelle donne. Tale riduzione è maggiore nelle donne con osteoporosi post-menopausale ed è particolarmente evidente negli individui anziani con basso introito alimentare di calcio, suggerendo che, con l’avanzare dell’età, l’adattamento dell’intestino ai bassi introiti alimentari di calcio è deficitario. Bassi dosaggi di calcitriolo -forma attiva della Vit D3 – (0.5 g/die) sono in grado di correggere il deficit assorbitivi. La riduzione dell’assorbimento intestinale di calcio potrebbe essere la conseguenza di un aumentato riassorbimento osseo o la sua causa, per questo è fondamentale un giusto apporto di Vit D per prevenire effetti di perdita di massa ossea.
Non esistono inoltre dubbi sulla correlazione diretta tra peso corporeo e BMD, poiché sia il soggetto sovrappeso che sottopeso vanno maggiormente incontro all’osteoporosi e problemi riguardante il sistema osteoarticolare.
Una corretta alimentazione ed uno stile di vita sano ed equilibrato associati ad una attività fisica moderata ma costante sono dunque la miglior formula di prevenzione a tale malattia.
